تهران، خیابان ولیعصر، پایین تر از چهارراه پارک وی، روبروی مجموعه فرهنگی وزارت کار
با تــزریق بیــش از 210 مــیلیــون ویــال دارو، در سراسر جـــهان
برای 25 سال درمسیر درمان بیماری های خود ایمنی با بیماران و توزیع کنندگان دارو در جهان همراه بودهایم
اسم: اینفلکسیمب
مکانیسم: داروی سرکوب کننده سیستم ایمنی و مهار کننده فاکتور نکروز تومور آلفا (TNFα)
اشکال دارویی: ویال 100 میلی گرم لیوفیلیزه
اندیکاسیون:
تهران، خیابان ولیعصر، پایین تر از چهارراه پارک وی، روبروی مجموعه فرهنگی وزارت کار
تهران، خیابان طالقانی، نبش خیابان سپهبد قرنی، پلاک ۲۸۶
تهران، خیابان کریم خان زند، نبش خردمند شمالی
تهران، میدان حر، خیابان کارگر جنوبی، نبش خیابان جنگ
کاشان، خیابان ابوذر، روبروی بیمارستان اخوان، جنب شهرداری
کاشان، خیابان شهید رجایی
کاشان، خیابان شهید بهشتی، روبروی کوچه مسجد شامخی
کاشان، بلوار دانش، بین دانش 4 و 6
شهرکرد، خیابان طالقانی، تقاطع خیابان شریعتی
شهر شهرکرد، خیابان طالقانی، حد فاصل مصلی و خ کاشانی، تقاطع کوثر
شهرضا، میدان مدرس، خیابان ولیعصر غربی، بخش یک، پلاک 1499
اصفهان، مبارکه، بسیج شمالی، بین مشتاق و مهرگان
اصفهان، نجف آباد، چهارراه الله اکبر
اصفهان، خیابان کاشانی جنوبی، روبروی بیمارستان کاشانی
اصفهان، خیابان فردوسی، جنب کوی بهشت
اصفهان، خیابان کاوه، روبروی ترمینال بابلدشت، پلاک 7340/10
اصفهان، خیابان شمس آبادی، مجتمع قمرالدوله، طبقه همکف
اصفهان، پل خواجو، بلوار آینه خانه، بعد ازسازمان آب منطقه ای
اصفهان، اتوبان شهید بابایی، شهرک سلامت
اهواز، کوی استادان، بلوار کارگر شرقی، خیابان دی، خیابان شهریور
اهواز ابتدای خیابان انقلاب، نبش خیابان لشکر
اهواز، فلکه سوم کیانپارس، میهن شرقی
کرج، چهارراه طالقانی، ابتدای جهانشهر
اهواز، کیانپارس، خیابان سیزدهم شرقی
محمدشهر، جاده ماهدشت، بلوار شهدا(شهید سلیمانی)، جنب درمانگاه مرکزی ايزد مهر
قزوین، خیابان هلال احمر
اراک، خیابان شهید بهشتی، بالاتر از میدان هفتم تیر
همدان، جهاد، بین سحر و پروین (محلهی فرهنگ)
همدان، محله گلپا،میدان جهاد، خیابان بوعلی سینا
ساری، بلوار امیر مازندرانی، نبش کوچه امیر، مجتمع پزشکی کیمیا
ساری، محله اصفهانی ،خیابان خیام، خیابان هجده دی
بابل، جاده گنج افروز، ابتداي شهرك شمال، روبروي کلینیک فوق تخصصي اميد
شهرستان بابل، میدان ولایت، ابتدای خیابان طالقانی ، جنب درمانگاه هلال احمر
کرمانشاه، بلوار شهید بهشتی، جنب بیمارستان طالقانی
کرمانشاه، میدان فردوسی، جنب میدان معتضدی
مشهد، خیابان دانشگاه، بین ابن سینا و کفایی
مشهد، میدان بیمارستان امام رضا (ع)، برج پزشکی سیمرغ
رشت، خیابان پل بوسار، خیابان نبش نواب
رشت، بلوار شهید بهشتی، شهید بلال زاده، ریحانه (محلهی استقامت ۱)
رشت، خیابان امام خمینی
رشت، بلوار نماز، بین میخک و پل باستانی شعار، مرکز پزشکان آتیه (محلهی گلباغ نماز)
رشت، گلسار، نبش خیابان ۸۰، رو به روی اداره پست استان گیلان
بلوار ارشاد، خیابان شفا، روبروی درب درمانگاه تخصصی امام خمینی
اردبیل، امام خمینی، خیابان مدرس، خیابان شهرداری
خیابان آزادی، چهارراه آبرسان
تبریز، بلوار آزادی، روبروی مسجد طوبی
تبریز، خیابان ارتش جنوبی، مابین چهار راه باغشمال و پاستور
بوشهر، خیابان معلم، جنب دانشگاه علوم پزشکی بوشهر
یزد ، خیابان فرخی ، روبروی بیمارستان شهید دکتر محمد علی رهنمون ، داروخانه شبانه روزی چمران
خیابان کاشانی، روبروی سه راه هرات
کرمان، خیابان ابوذر شمالی، خیابان ابوذر ۲۵
کرمان، محله فردوسی، میدان قرنی، خیابان سعدی
بندرعباس، بلوار جمهوری، جنب بیمارستان شهید محمدی، داروخانه دانشگاه شبانه روزی
گلشهر جنوبی،جنب پمپ بنزین بلال،داروخانه شبانه روزی گلشهر
تهران، سعادت آباد، ضلع شمالی میدان کاج، کوچه نهم، پلاک 1، طبقه چهارم
تهران انتهای ستاری شمال میدان دانشگاه روبروی سازمان مرکزی دانشگاه آزاد اسلامی
کرمانشاه،فرهنگیان فاز یک، بعد از چهارراه شهید فهمیده، طبقه فوقانی داروخانه دکتر سلیمانی
خیابان کارگر شمالی، ابتدای کوچه خسروی، پلاک 70
اسم: اوستکینومب
مکانیسم: داروی سرکوب کننده سیستم ایمنی و مهارکننده فاکتورهای اینترلوکین ۱۲ و ۲۳ (Anti IL 12/23)
اشکال دارویی:
اندیکاسیون:
تهران، خیابان طالقانی، نبش خیابان سپهبد قرنی، پلاک ۲۸۶
خيابان انقلاب، نرسيده به ميدان فردوسي ، خيابان نجات الهي ، پلاك 4
تهران، خیابان کریم خان زند، نبش خردمند شمالی
پسوریازیس (Psoriasis) نوعی اختلال پوستی است که باعث میشود سلول های پوست تا ۱۰ برابر سریعتر از حد طبیعی تکثیر شوند. سلول های پوست معمولاً هر ۱۰ تا ۳۰ روز تعویض میشوند. در این بیماری، سلول های جدید هر ۳ تا ۴ روز رشد میکنند.
این عارضه باعث میشود که روی پوست، لکه های قرمز ناهمواری که با پوسته های سفید پوشیده شدهاند، ایجاد شود. این لکه های پوستی میتوانند در هر جایی از بدن ظاهر شوند، اما بیشتر روی پوست سر، آرنج، زانو و کمر ظاهر میشوند. پسوریازیس، مسری نیست و از فردی به فرد دیگر منتقل نمیشود.
این بیماری در بیشتر افراد، تنها چند ناحیه را تحت تاثیر قرار میدهد اما در موارد شدیدتر، پسوریازیس میتواند قسمت های زیادی از بدن را درگیرکند. طی دوره های این بیماری شاهد چند هفته یا چند ماه شعله ور شدن و فروکش کردن پسوریازیس هستیم.
شیوع پسوریازیس در ایران حدود ۲% کل جمعیت است. این بیماری همواره با بیماریهای دیگری مرتبط است و فرد مبتلا ممکن است علاوه بر پسوریازیس به یکی از بیماریهای زیر نیز مبتلا باشد:
پسوریازیس یکی از بیماریهای خود ایمنی پوستی است که درمان بهموقع آن میتواند شدت علائم را کاهش داده و از پیشروی و حاد شدن بیماری جلوگیری کند. درمان این بیماری به دوصورت سیستمیک یا موضعی است. اگر این بیماری خفیف باشد بهراحتی با استفاده از درمانهای موضعی مانند مصرف پماد قابل درمان است. در موارد شدیدتر از داروهای سیستمیک و خوراکی استفاده می شود. با مراجعه به پزشک و درمان مناسب، تا حد زیادی می توان علائم آن را حتی در صورت جدی بودن، کنترل کرد.

برخی از تغییرات سبک زندگی ممکن است به کاهش یا جلوگیری از تشدید پسوریازیس کمک کنند که شامل موارد زیر هستند:
آرتریت پسوریاتیک نوعی آرتریت است که باعث درد، تورم و سفتی مفاصل در برخی از افراد مبتلا به بیماری مزمن پوستی به نام پسوریازیس می شود. پسوریازیس به صورت پچهایی از پوست قرمز ضخیم و ملتهب که اغلب با فلسهای نقرهای پوشیده میشود، ظاهر میشود. حدود 30 درصد از افراد مبتلا به پسوریازیس به آرتریت پسوریاتیک نیز مبتلا می شوند.
آرتریت پسوریاتیک مردان و زنان را به یک اندازه تحت تأثیر قرار می دهد. اکثر افرادی که به آرتریت پسوریاتیک مبتلا می شوند ابتدا علائم پوستی پسوریازیس و سپس علائم آرتریت را دارند. با این حال، در حدود 15 درصد موارد علائم آرتریت قبل از ظهور پسوریازیس مشاهده می شود. در 15 درصد دیگر از موارد آرتریت پسوریاتیک همزمان با پسوریازیس تشخیص داده می شود.
آرتریت پسوریاتیک گروه های خاصی از مفاصل را تحت تاثیر قرار می دهد. عبارات زیر برای توصیف الگوهای آرتریت پسوریاتیک استفاده می شوند:
آرتریت دیستال – این نوع آرتریت پسوریاتیک، مفاصل انتهایی (دیستال) انگشتان دست و پا را تحت تاثیر قرار می دهد.
الیگوآرتریت نامتقارن – این نوع آرتریت پسوریاتیک کمتر از پنج مفصل کوچک یا بزرگ بدن را تحت تأثیر قرار می دهد اما لزوماً در هر دو طرف بدن رخ نمی دهد(به عنوان مثال، یک فرد ممکن است درد مفاصل را در یک آرنج تجربه کند اما در دیگری درد نداشته باشد).
پلی آرتریت متقارن – این نوع آرتریت پسوریاتیک پنج یا چند مفصل را در هر دو طرف بدن درگیر می کند. علائمی شبیه به آرتریت روماتوئید ایجاد می کند.
آرتریت موتیلان – این نوع آرتریت پسوریاتیک باعث تغییر شکل مفاصل شده و آنها را از بین می برد که اغلب با کوتاه شدن انگشتان دست یا پای درگیر همراه است
اسپوندیلوآرتریت – این نوع آرتریت پسوریاتیک مفاصل ستون فقرات از جمله مفصل ساکروایلیاک (محل اتصال ستون فقرات به لگن) را درگیر می کند.
اسپوندیلیت آنکیلوزان عبارت است از یک بیماری مفصلی پیشرونده، مزمن و خودایمنی که اغلب ستون فقرات و استخوانهای لگن را درگیر میسازد. بیمار به دلیل التهاب و سفتی ستون فقرات ممکن است حالت «خم شدن به جلو» داشته باشد. علائم معمولا در اوایل بزرگسالی شروع می شود. التهاب همچنین می تواند در سایر قسمت های بدن رخ دهد (معمولاً چشم ها).
این بیماری علت شناخته شده ای ندارد اگرچه به نظر می رسد عوامل ژنتیکی در آن دخیل باشند. به ویژه افرادی که دارای ژنی به نام HLA-B27 هستند، در معرض خطر ابتلا به اسپوندیلیت آنکیلوزان هستند. با این حال تنها برخی از افراد دارای این ژن به بیماری مبتلا می شوند.
علائم اولیه اسپوندیلیت آنکیلوزان ممکن است شامل کمردرد و سفتی در ناحیه کمر و باسن باشد، به خصوص هنگام صبح و بعد از دورههای عدم تحرک، گردن درد و خستگی نیز شایع است. با گذشت زمان علائم ممکن است بدتر شود، بهبود یابد یا در فواصل نامنظم متوقف شود.
در اسپوندیلیت آنکیلوزان شدید، استخوان جدید به عنوان بخشی از تلاش بدن برای التیام تشکیل می شود. این استخوان جدید به تدریج شکاف بین مهره ها را پر می کند و در نهایت بخش هایی از مهره ها را به هم می چسباند و ستون فقرات سفت و غیر قابل انعطاف می شود. فیوژن همچنین می تواند قفسه سینه را سفت کند و ظرفیت و عملکرد ریه را محدود کند.
یکی از شایع ترین عوارض اسپوندیلیت آنکیلوزان، یووئیت یا التهاب چشم می باشد که می تواند باعث درد چشم ، حساسیت به نور و تاری دید شود. در صورت بروز این علائم فوراً به پزشک خود مراجعه کنید.
شکستگی های فشاری، استخوان های برخی افراد در مراحل اولیه اسپوندیلیت آنکیلوزان ضعیف می شود. مهره های ضعیف می توانند فشرده شوند و شدت حالت خمیده را افزایش دهند. شکستگی مهره ها می تواند به طناب نخاعی و اعصابی که از ستون فقرات عبور می کنند فشار وارد کند و باعث آسیب آنها شود.
هدف از درمان، تسکین درد و سفتی و جلوگیری یا به تاخیر انداختن تغییر شکل ستون فقرات و عوارض بیماری است. درمان اسپوندیلیت آنکیلوزان قبل از ایجاد آسیب غیرقابل برگشت بیماری، بسیار موفق است.
داروهای ضدالتهابی غیراستروئیدی (NSAIDs) مانند ناپروکسن و ایبوپروفن – داروهایی هستند که پزشکان معمولاً برای درمان اسپوندیلوآرتریت محوری استفاده می کنند. این داروها می توانند التهاب، درد و سفتی را تسکین دهند.
اگر داروهای ضدالتهابی غیراستروئیدی مفید نباشند پزشک ممکن است شروع یک داروی فاکتور نکروز دهنده تومور آلفا (آنتی TNF) یا یک مهارکننده اینترلوکین 17 (IL-17) را پیشنهاد کند. این داروها زیر پوست یا از طریق داخل وریدی تزریق می شوند. گزینه دیگر مهارکننده جانوس کیناز (JAK Inhibitor) است (مانند توفاسیتینیب و اوپاداسیتینیب).
نمونه هایی از داروهای نکروز دهنده تومورآلفا (آنتی TNF) عبارتند از: اینفلکسیمب، آدالیمومب و اتانرسپت که در کشور موجود هستند.
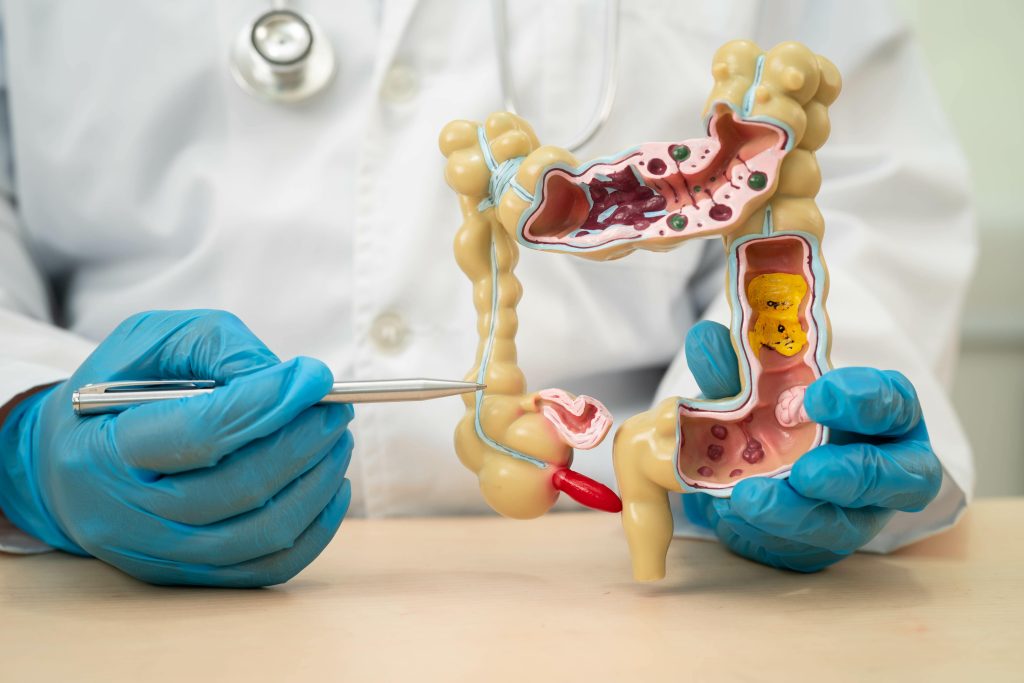
کولیت اولسراتیو (UC) یک بیماری التهابی مزمن روده بزرگ است که محدود به لایه مخاطی روده بزرگ است. تقریباً همیشه رکتوم را درگیر می کند و ممکن است به صورت پروگزیمال و پیوسته گسترش یابد تا سایر بخش های کولون را درگیر کند( در کولیت اولسراتیو آسیب به صورت پیوسته ظاهر می شود). الگوی فعالیت بیماری با دوره های التهاب فعال متناوب همراه با دوره های بهبودی مشخص می شود.
ظاهرات بالینی: بیماری کولیت اولسراتیو معمولاً با اسهال همراه است که ممکن است با خون یا غیر خون باشد. حرکات روده مکرر و کم حجم است که در نتیجه التهاب رکتوم است. علائم همراه عبارتند از درد شکمی کولیکی، فوریت، تنسموس و بی اختیاری. در بیماران مبتلا عمدتا بخش دیستال درگیر است و بیمار ممکن است یبوست همراه با ترشح مکرر خون و مخاط داشته باشند.
شروع علائم معمولاً تدریجی است و علائم در طی چند هفته پیشرونده می شود. علائم ممکن است تنها به یک دوره خونریزی مقعدی که هفته ها یا ماه ها قبل از آن رخ داده است محدود شود.
شدت علائم ممکن است از بیماری خفیف با چهار بار مدفوع در روز یا کمتر با یا بدون خون، تا بیماری شدید با بیش از 10 بار مدفوع در روز همراه با کرامپ شدید و خونریزی مداوم متغیر باشد.گاهی ممکن است درد در مفاصل بیمار وجود داشته باشد، چراکه کولیت اولسراتیو ممکن است علاوه بر دستگاه گوارش بر سایر اعضای بدن نیز تأثیر گذاشته و منجر به التهاب مفاصل و مشکلات پوستی نیز بشود.
هدف از درمان کنترل علائم بیماری و بهبود کیفیت زندگی بیماران است
داروی اوستکینومب، علاوه بر درمان کولیت اولسراتیو، در درمان کرون ، پسوریازیس و آرتریت پسوریاتیک نیز به کار می رود.
بیماری کرون یک بیماری التهابی با علت ناشناخته است که می تواند هر بخشی از دستگاه گوارش از دهان تا ناحیه پری آنال را تحت تاثیر قرار دهد. ماهیت ترانس مورال آن همراه با تنوع درگیری روده ای (یعنی کدام بخش روده تحت تاثیر قرار می گیرد) و تظاهرات سیستمیک و خارج روده ای، باعث ایجاد طیفی از تظاهرات بالینی و عواقب طولانی مدت می شود.
بطور کلی در بیماری کرون ممکن است تمام لایه های روده ملتهب شده و همراه با زخم باشند و التهاب می تواند در هر نقطه از روده رخ دهد. روده بیمار مبتلا به کرون می تواند در بین قسمتهای بیمار و آسیب دیده، قسمتهای سالم و طبیعی نیز داشته باشد.
داروی اوستکینومب، علاوه بر درمان کرون، در درمان کولیت اولسراتیو، پسوریازیس و آرتریت پسوریاتیک نیز به کار میرود.
آرتریت روماتوئید یک بیماری خود ایمنی سیستمیک است، به این معنی که کل بدن را تحت تأثیر قرار میدهد. این اتفاق زمانی رخ میدهد که سیستم ایمنی بدن افراد، بافتهای سالم بدن را به عنوان عوامل خارجی مهاجم اشتباه میگیرد. با پاسخ سیستم ایمنی بدن در برابر این عوامل، التهاب در بافت یا اندام مورد هدف رخ میدهد. در مورد آرتریت روماتوئید، این اندامها میتوانند مفاصل، ریهها، چشمها و یا قلب باشند.
هنوز مشخص نیست چه چیزی باعث ایجاد اختلال در عملکرد سیستم ایمنی بدن میشود. به نظر میرسد که در برخی از افراد، یک سری عوامل ژنتیکی وجود دارد که احتمال بروز این اختلال را بیشتر میکند.
در بیماری آرتریت روماتوئید، آنتی بادیهای سیستم ایمنی به سینوویوم که همان پوشش صاف و صیقلی روی مفصل است حمله میکنند. وقتی این اتفاق میافتد، درد و التهاب ایجاد میشود.درگیری معمولا در مفاصل کوچک محیطی شروع می شود و اغلب متقارن است.التهاب به مرور زمان منجر به تخریب مفصل با فرسایش غضروف و استخوان می شود.
آرتریت روماتوئید (RA) با طول مدت کمتر از 6 ماه، به عنوان RA اولیه خوانده می شود به طور کلی، هدف از درمان در بیماران مبتلا به RA، تشخیص زودهنگام و شروع سریع درمان برای جلوگیری از آسیب غیرقابل برگشت مفاصل است.
داروهای ضد روماتوئید اصلاح کننده بیماری (DMARDs) که معمولاً در درمان RA استفاده می شوند شامل متوترکسات، هیدروکسی کلروکین، سولفاسالازین و لفلونوماید هستند.
از دیگر داروهای موجود در درمان RA عبارتند از، عوامل آنتی TNF که شامل اینفلکسیمب، آدالیمومب و اتانرسپت هستند.
آنتی بادی مونوکلونال ضد CD20 سلول B مانند ریتوکسیماب دسته دیگری است که در درمان این بیماری به کار می رود.
گزینه دیگر، مهارکننده جانوس کیناز (JAK Inhibitor) است که شامل توفاسیتینیب و باریسیتینیب و اوپاداسیتینیب می باشند.
یک داروی بیولوژیک ضد التهاب است که برای درمان بیماریهای خودایمنی به کار میرود؛ بیماریهایی که در آنها سیستم ایمنی بهطور اشتباه به بافتهای بدن حمله کرده و موجب التهاب شدید میشوند.
رمیکید یک آنتیبادی مونوکلونال است.
این دارو ازدستهی آنتی TNFα (مهار کننده فاکتور نکروز تومور آلفا) است که به پروتئین TNFα متصل میشود و فعالیت آن را مهار میکند. این دارو در درمان بیماریهای خودایمنی که در آنها التهاب مزمن نقش دارد، به کار می رود.


استلارا یک داروی بیولوژیک است که فقط با نسخه پزشک تجویز میشود.
داروهای بیولوژیک معمولاً از پروتئینها، ژنها یا آنتیبادیها ساخته میشوند. بعضی از آنها طوری طراحی شدهاند که آنزیمها یا پروتئینهایی را هدف بگیرند که ممکن است باعث بروز التهاب شوند مثل التهابی که گمان میرود عامل اصلی علائم بیماری کرون باشد.
در بدن انسان، پروتئینهای مختلفی وجود دارند که در روند التهاب نقش دارند. در افراد مبتلا به بیماری کرون، معمولاً میزان دو پروتئین خاص به نامهای IL-12 و IL-23 بالاتر از حد طبیعی است.
استلارا تنها دارویی است که توسط سازمان غذا و داروی آمریکا (FDA) تأیید شده و به طور خاص این دو پروتئین، یعنی IL-12 وIL-23 را هدف قرار میدهد.
اندیکاسیون های مورد استفاده برای Stelara چیست؟

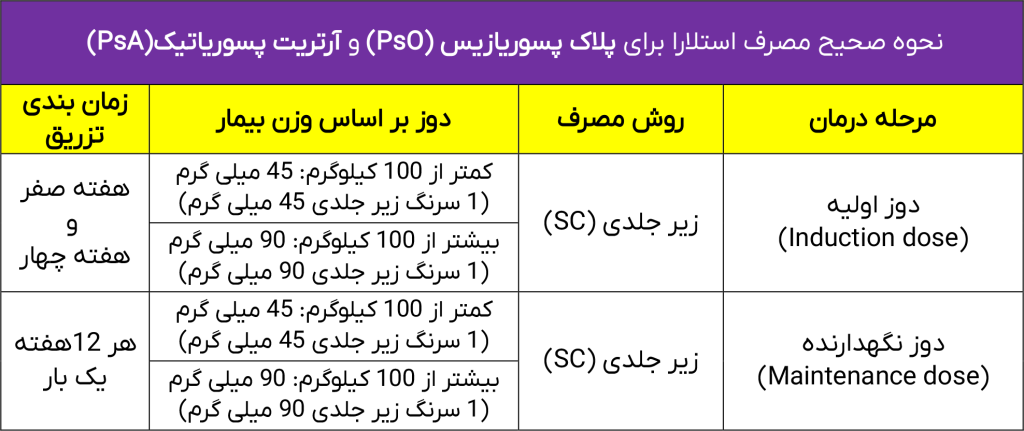
نکته: در یک مطالعه بالینی، ۷۱ درصد از بزرگسالان مبتلا به پلاک پسوریازیس پس از دریافت داروی استلارا، در هفته دوازدهم شاهد بهبود قابل توجه و وضوح بیشتر پوست خود بودند.
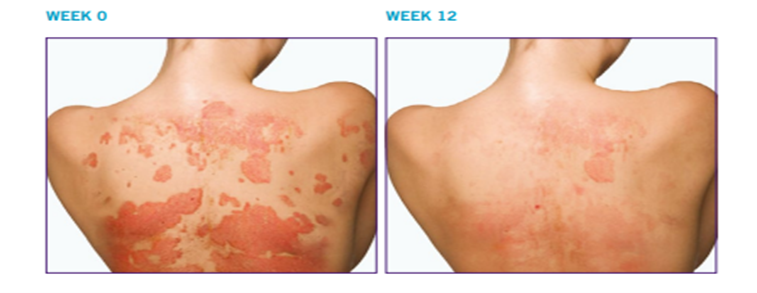
محل تزریق خود را انتخاب و آماده کنید: